یکی از مهمترین عوارض طولانیمدت در دیابت، ابتلا به بیماریهای قلبی عروقی (CVD) است که همچنان عامل اصلی مرگومیر در بیماران دیابتی هستند. بیماری قلبی عروقی در دیابت چندعاملی است و طی سالهای اخیر، اصلاح عوامل خطر چندگانهای که مسئول بروز بیماریهای قلبی عروقی هستند، مورد پژوهش و توجه ویژه بوده است.
انجمن قلب آمریکا (AHA)، بر شواهد و کاربرد بالینی عواملی چون داروهای نسل جدید کنترل هیپرگلیسمی، کنترل پرفشاری خون و نقش درمانهای جدیدتر کاهش لیپیدهای خون در کاهش حوادث و مدیریت جامع خطرات قلبی عروقی در بزرگسالان مبتلا به دیابت تأکید دارد. شواهد منتج از چندین کارآزمایی تصادفی سازی و کنترلشده بزرگ نشان دادهاند که توجه به این عوامل خطر و استفاده از داروها و روشهای نوین، ایمنی قلبی عروقی و کاهش پیامدهای قلبی عروقی، از جمله مرگ قلبی عروقی، انفارکتوس میوکارد، استروک و نارسایی قلبی را در پی داشتهاند.
حوادث ماژور قلبی عروقی (MACE) از جمله بیماری عروق کرونر (CAD)، بیماری عروق مغزی، نارسایی قلبی و آترواسکلروز با رسوب لیپوپروتئینها در دیواره شریان شروع میشود. در فضای ساب اندوتلیال، سلولهای فوم (foam cells) تجمع مییابند و ذرات لیپوپروتئین با چگالی کم (LDL) اکسید میشوند که در نهایت منجر به تغییرات عروقی میشود. سندرمهای حاد کرونری و عروق مغزی زمانی رخ میدهند که رسوبات پلاک شریانی ناپایدار شده و پاره میشوند.
عوامل متعددی که در ایجاد آترواسکلروز و بیماریهای قلبی عروقی نقش دارند، معمولاً در افراد مبتلا به دیابت نوع دو همراه با هم وجود دارند. اینها شامل فشارخون بالا، مقاومت به انسولین، هیپرگلیسمی، چاقی، هیپرلیپیدمی و دیس لیپیدمی است. مقاومت به انسولین از طریق تشکیل پلاکهای آتروما، اختلال عملکرد دیاستولیک و هیپرتروفی بطن، ناهنجاریهای عروق بزرگ را افزایش میدهد. هیپرگلیسمی از طریق محصولات نهایی گلیکوزیله پیشرفته[1] (AGEs)و اکسیداتیو استرس (Oxidative stress) در میان عوامل دیگر باعث ایجاد بیماریهای قلبی عروقی میشود. همچنین، هم مقاومت به انسولین و هم هیپرگلیسمی باعث بروز بیماری عروق مغزی و نارسایی قلبی میشوند. تغییر سبک زندگی، کاهش وزن و درمانهای محافظ قلبی ابزارهای حیاتی در پیشگیری اولیه و ثانویه از بیماریهای قلبی عروقی (CVD) هستند.
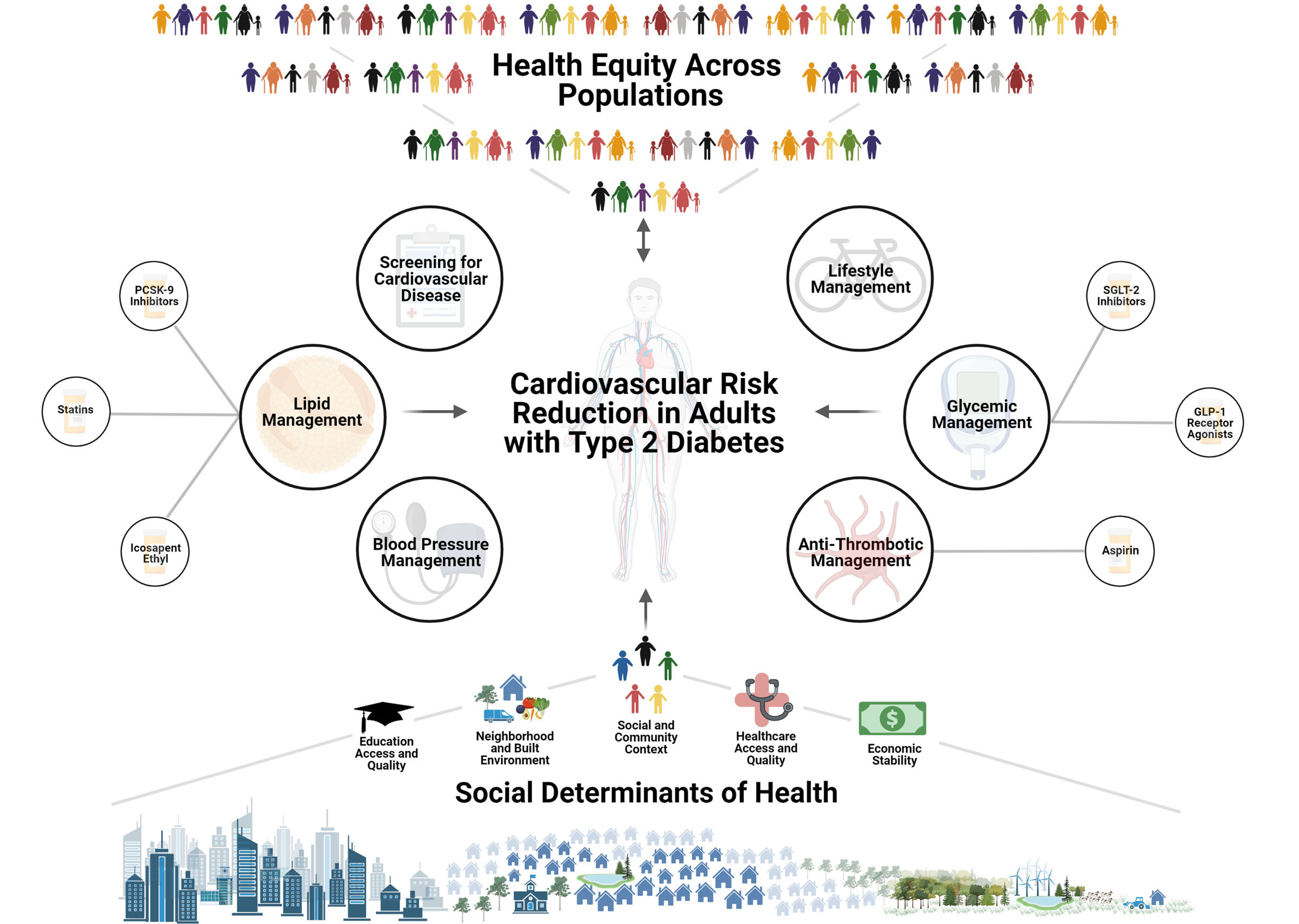
شایعترین ناهنجاری در لیپید پروفایل پلاسما که با ریسک فاکتورهای بروز سندرم متابولیک مرتبط است، با افزایش سطح انواعی از لیپیدها از جمله: کلسترول لیپوپروتئین با چگالی کم (LDL-C)، آپولیپوپروتئین B، تعداد ذرات LDL ، لیپیدهایی غیر از HDL-C، کاهش HDL-C، میزان تری گلیسیرید سرم و مشتقات آن مشخص میشود. مدیریت دیس لیپیدمی برای کنترل جامع و کاهش خطر قلبی عروقی در بزرگسالان مبتلا به دیابت نوع دو، یک اقدام پایه و ضروری است. گایدلاین کلسترول 2018 انجمن قلب آمریکا (برای مدیریت لیپیدهای خطرساز، علاوه بر در نظر گرفتن دارودرمانی بر درمانهای متمرکز بر سبک زندگی را به عنوان یک روش اساسی تأکید دارد. فعالیت بدنی متوسط روزانه، کاهش بیتحرکی، کاهش تدریجی وزن و یک الگوی غذایی سالم با تأکید بر سبزیجات، میوهها، غلات کامل، حبوبات، منابع پروتئینی سالم و روغنهای گیاهی باید توصیه شود. اگرچه بسیار از افراد مبتلا به هیپرکلسترولمی علاوه بر اصلاح سبک زندگی، به مداخلات دارویی نیاز دارند.
در بزرگسالان مبتلا به دیابت، دریافت پروفایل لیپیدی (توتال کلسترول، کلسترول LDL، کلسترول HDL و تری گلیسیرید) در زمان تشخیص، در ارزیابی اولیه پزشکی و حداقل هر 5 سال پس از آن در بیماران کمتر از 40 سال منطقی است. سن. در افراد جوانتر با طول مدت طولانیتر بیماری (مانند افراد مبتلا به دیابت نوع 1 در دوران جوانی)، نمایههای لیپیدی مکرر ممکن است مفید باشد.
در چند سال گذشته، کارآزماییهای بالینی تصادفی سازی شده متعددی وجود داشته است که مزایای افزودن عوامل غیر استاتینی به درمان با استاتین را بررسی کردهاند. بر اساس نتایج گزارشهایی که از این کارآزماییهای بالینی در گایدلاین 2023 انجمن دیابت آمریکا منتشر شده است، به نظر میرسد داروهای مهارکننده PCSK9 با کاهش متوسط 60 درصدی LDL-C مؤثر بوده و در افراد با و بدون دیابت نوع دو بیخطر هستند. دادههای موجود نشان میدهد که هیچ افزایش خطر ابتلا به دیابت با شروع جدید یا تأثیری بر کنترل قند خون ناشی از داروهای مهارکننده PCSK9 وجود ندارد.
در پژوهشهای انجامشده، تأثیر مهارکنندههای PCSK9 بر پیامدهای قلبی عروقی در 27564 بیمار مبتلا به بیماریهای آترواسکروتیک قلبی عروقی و یک ویژگی پرخطر اضافه، مورد بررسی قرار گرفت. دو سوم این افراد تحت استاتین با شدت بالا بودند اما کسانی که هنوز کلسترول LDL ≥70 میلیگرم در دسی لیتر یا کلسترول غیر HDL ≥100 میلیگرم در دسی لیتر داشتند، برای دریافت تزریق زیر جلدی اوولوکومب Evolocumab (140 میلیگرم هر 2 هفته یا 420 میلیگرم هر ماه بر اساس ترجیح بیمار) در مقابل دارونما به طور تصادفی انتخاب شدند.
اوولوکومب، کلسترول LDL را به میزان 59% از میانگین 92 تا 30 میلیگرم در دسی لیتر در گروه درمان کاهش داد. در طول متوسط پیگیری 2.2 سال، نتیجه ترکیبی مرگ قلبی عروقی، انفارکتوس میوکارد، استروک، بستری شدن در بیمارستان به دلیل آنژین، یا نیاز مداخلات ریوسکولاریزیشن، به میزان 11.3٪ در مقابل 9.8٪ از گروههای دارونما و اوولوکومب رخ داد که نشان دهنده 15٪ کاهش خطر نسبی است (P <0.001).
در ساب آنالیز این مطالعه بعد از 12 هفته، با استفاده از درمان ترکیبی استاتین و مهارکنندههای پروتئین کانورتاز سوبتیلیسین/ککسین نوع 9 (PCSK9)، به طور میانگین کاهش 63 درصدی در کلسترول LDL-C گزارش شده است و در بیمارانی که مبتلا به Established CVD بودند، نقطه پایانی ترکیبی مرگ قلبی عروقی، انفارکتوس قلی یا سکته مغزی 20 درصد کاهش یافت و از 7.4 به 5.9 درصد رسید. (P <0.001) که شامل کاهش Relative Risk برای انفارکتوس میوکارد به میزان 27 %، برای ریوسکولاریزیشن به میزان 22% و برای استروک به میزان 21% بوده است.
درمان با اوولوکومب همچنین به طور قابل توجهی تمام سکتههای مغزی را کاهش داد. نکته مهم این است که مزایای مشابهی در یک زیرگروه از پیش تعیین شده از بیماران مبتلا به دیابت مشاهده شد که شامل 11031 بیمار (40٪ از کارآزمایی) بود.
نتایج گزارش شده از افزودن داروهای مهارکنندههای PCSK9 به دوزهای حداکثر تحمل شده استاتین درمانی در شرکتکنندگانی که در معرض خطر بالای بیماریهای آترواسکلروتیک قلبی عروقی (ASCVD) بودند، کاهش متوسط کلسترول LDL-C از 36% تا 59% بوده است که میزان قابل توجهی است.
بر اساس این تحقیقات، این دسته گروه دارویی به عنوان درمان کمکی در این بیماران یا کسانی که هیپرکلسترولمی خانوادگی که تحت درمان با حداکثر تحمل استاتین هستند، اما نیاز به کاهش بیشتر کلسترول LDL دارند، تائید شدهاند.
اوولوکومب (Evolocumab) با نام تجاری رپاتا (Repatha®) ساخت شرکت آمریکایی امجن (Amgen Inc) میباشد که تنها داروی بسیار مؤثر در درمان بیماران مبتلا به هیپرلیپیدمی فامیلیال، بیماران مبتلا به هیپرلیپیدمی مقاوم به درمان با استاتین و بیماران مبتلا به بیماریهای آترواسکلروتیک قلبی عروقی (ASCVD) بوده و در این رابطه داروی جایگزینی وجود ندارد.
رپاتا (Repatha) در واقع یک آنتیبادی مونوکلونال انسانی (IgG2) است که پرو پروتئین کانورتاز سوبتیلیسین/ککسین نوع 9 (PCSK9) را مهار میکند و با پیشگیری از اتصال آن به گیرنده لیپوپروتئین با چگالی کم (LDLR) باعث افزایش بازیافت کلسترول LDL به سطح سلول کبد شده و سطح آن را در خون کاهش دهد.
این دارو، اولین بار در 27 آگوست 2015 برای تجویز در کودکان 10 ساله و بالاتر مبتلا به هیپرکلسترولمی خانوادگی هتروزیگوت (HeFH) مورد تائید سازمان غذا و داروی آمریکا (FDA) قرار گرفته است. در مطالعات بعدی، رپاتا (Repatha) به عنوان مکمل دیگر درمانهای کاهشدهنده کلسترول LDL برای درمان هیپرکلسترولمی خانوادگی هموزیگوت (HoFH) در بیماران جوان بزرگتر از 10 سال نیز مورد تائید قرار گرفته است
بزرگسالان:
کودکان:
رپاتا (Repatha)، توسط شرکت دارویی بهستان وارد کشور شده و در فهرست رسمی دارویی کشور قرار گرفته است. با تلاش کمیته علمی و مدافعهگری انجمن دیابت گابریک و مکاتبات و مذاکراتی که با مسئولین و سیاستگذاران حوزه دارو در سازمان غذا و داروی وزارت بهداشت، درمان و آموزش پزشکی انجامشده و بعد از ارسال راهنمای بالینی تجویز داروی رپاتا (Repatha) در آبان ماه 1401 به این سازمان، اکنون این داروی ارزشمند تحت پوشش بیمههای پایه قرار گرفته است. سند کامل دستورالعمل راهنمای تجویز داروی اوولوکومب (رپاتا) در سایت معاونت درمان وزارت بهداشت، درمان و آموزش پزشکی را میتوانید اینجا مشاهده بفرمایید.
بستهبندی رپاتا (Repatha) به شکل دو سرنگ آماده تزریق در هر بسته (هرکدام حاوی 140 میلیگرم / میلیلیتر اوولوکومب) است که قیمت اعلامشده از سازمان غذا و دارو، برای هر قلم 61,442,000 ریال (قیمت بسته دوتایی: 122,889,000 ریال) میباشد. سهم بیمار با بیمههای پایه شامل بیمه تامین اجتماعی و سلامت شامل پرداخت 20/7751 درصد از قیمت کل دارو است و سقف تجویز در هر نسخه 2 قلم است که در مجموع برای خرید یک بسته شامل 2 قلم 140 میلیگرم/ میلی لیتر داروی اوولوکومب، مبلغ 25,778,000 ریال سهم پرداختی بیمار میشود. سهم پرداخت بیمار با بیمه نیروهای مسلح معادل 2/098 درصد از هزینه دارو است که برای خرید 2 قلم رپاتا مبلغ 2,578,106 ریال هزینه میشود.
[1] . Advanced glycation end products (AGEs) are modifications of proteins or lipids that become nonenzymatically glycated and oxidized after contact with aldose sugars. Early glycation and oxidation processes result in the formation of Schiff bases and Amadori products


Copyright © 2023 Gabric Virtual Diabetes Academy Powered by Gabric
"*" indicates required fields